Rotatorenmanschettenruptur: Risse in der Sehnenkappe über dem Oberarmkopf
Allgemeines
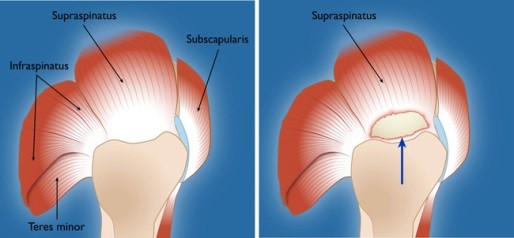
Die Sehnenkappe (Rotatorenmanschette) über dem Oberarmkopf wird durch 4 Sehnen gebildet, die am Oberarmkopf fixiert sind. Diese Sehnen sind mit Muskeln verbunden, so dass durch den Zug der Muskulatur die Schulter in alle Richtungen bewegt werden kann. Die 4 Sehnen der Rotatorenmanschette sind:
-
Supraspinatussehne: obere Sehne, zieht den Arm seitlich nach oben.
-
Infraspinatussehne: eine der beiden hinteren Sehnen, dreht den Arm nach aussen.
-
Teres minor Sehne: hintere Sehne, dreht den Arm nach aussen.
-
Subscapularissehne: vordere Sehne, dreht den Arm nach hinten.
Die Rotatorenmanschettenruptur ist eines der häufigsten Probleme der Schulter. Man unterscheidet Teil- und Vollrupturen der Sehnen. Es können 1 Sehne oder auch mehrere Sehnen gerissen sein.

Bei einer vollständigen Ruptur wird die Sehne vom Knochen abgerissen und kann sich mit der Zeit zurückziehen. Je länger die Ruptur schon vorhanden ist, desto stärker zieht sich die Sehne zurück. Ist die Supraspinatussehne bis an den Pfannenrand zurückgezogen, kann man sie meistens nicht mehr vollständig reparieren. Eine spontane Heilung der Sehne ist in der Regel nicht möglich. Der mit der Sehne verbundene Muskel (= Motor) bildet sich zurück und kann sich später auch in Bindegewebe umwandeln (sogenannte fettige Degeneration oder „fatty degeneration“). Dieser Umwandlungsprozess ist nicht mehr reversibel. Das Ausmass dieser fettigen Degeneration kann mittels MRI (Magnetresonanzuntersuchung) gemessen werden. Je stärker die Verfettung des Muskels, desto schlechter sind die
Erfolgsaussichten nach einer Operation. Die Entscheidung, ob eine Sehne noch repariert werden kann, basiert im Wesentlichen auf dem Ausmass der Retraktion und der fettigen Umwandlung. Bei langdauernder Sehnenruptur reissen mit der Zeit oft weitere Sehnen ab, und der Oberarmkopf verschiebt sich nach oben unter das Schulterdach, was zu einer zunehmenden Arthrose führen kann (sog. Cuff tear Arthropathie).
Beschwerden
Kleine Sehnenrupturen (Teilrupturen) können mit wenig Schmerzen und geringer Funktionseinbusse einhergehen und werden oft unterschätzt. Oft sucht der Patient erst verspätet den Arzt auf. Grössere Sehnenrupturen führen zu einem Kraftverlust und einer Einbusse der Beweglichkeit. Nachtschmerzen sind sowohl bei kleinen, als auch bei grossen Rupturen häufig vorhanden. Reisst die obere Sehne (Supraspinatussehne), so ist die Kraft für die Seitwärtsbewegung vermindert, bei der vorderen Sehne (Subscapularissehne) ist die Kraft für die Bewegung nach hinten eingeschränkt und bei der hinteren Sehne (Infraspinatussehne) die Aussendrehung.
Diagnose
Die Diagnose stellt der Arzt mittels klinischer Untersuchung und Arthro-MRI (Magnetresonanzuntersuchung), die für die exakte Diagnose unerlässlich ist.
Behandlung ohne Operation
Teilrupturen der Sehnen können in gewissen Fällen ohne Operation behandelt werden. Wann der Teilriss aber in einen Vollriss übergeht, kann nicht vorausgesagt werden. Bei sehr betagten Patienten oder Patienten mit nur geringen Beschwerden können auch Vollrupturen der Sehnen ohne Operation belassen werden. Die Behandlung beinhaltet eine regelmässige Physiotherapie zum Auftrainieren der äusseren Muskulatur und zum Erlernen von Techniken, die es ermöglichen, den Alltag trotz eingeschränkter Muskelfunktion zu meistern. Mit Schmerzmedikamenten und eventuell einer Kortisonspritze unter das Schulterdach kann die störende, begleitende Entzündung gebremst werden, v.a. wenn ein ausgeprägter Nachtschmerz vorhanden ist. Kältetherapie (Kryotherapie) ist oft hilfreich. Schmerzmedikamente für kurze Zeit sind meistens ebenfalls schmerzlindernd.

Behandlung mit Operation
Frische, vollständige Sehnenrupturen sollten möglichst früh genäht werden, damit die Wiedergewinnung der Kraft möglichst gross ist. Die Operation kann entweder arthroskopisch oder kombiniert arthroskopisch-offen (mit einem zusätzlichen Schnitt) geschehen. Bei diesem Verfahren wird als erstes eine Arthroskopie der Schulter mit Sicherung der Diagnose durchgeführt. Während dieser Arthroskopie entscheidet der Arzt, ob er die Naht der Sehnen arthroskopisch oder mit einem kleinen Schnitt (offene Technik) durchführt. Während der Operation wird meistens der enge Raum unter dem Schulterdach erweitert (Acromioplastik). Zusätzlich muss oft das sogenannte Schultereckgelenk (AC Gelenk) gereinigt und abgeschliffen werden (AC-Gelenksresektion). Die lange Bicepssehne, die oft auch Schäden zeigt, wird häufig am Pfannenrand abgelöst und weiter unten refixiert (sogenannte Tenodese der langen Bicepssehne). In gewissen Fällen verzich-tet man auf eine Refixation der langen Biceps-sehne, da die kurze Bicepssehne, die intakt ist, genügend Halt gibt (sogenannte Bicepstenotomie).
Behandlung nach der Operation
Die Operation dauert in der Regel 60-150 Minuten. Bei Patienten ohne wesentliche Nebenerkrankungen erfolgt der Spitaleintritt am Operationstag. Die Hospitalisationsdauer beträgt in der Regel 1 - 4 Tage. Die Art der Nachbehandlung hängt von der Grösse der Ruptur und der Lokalisation ab: Kleine Rupturen oder Rupturen der vorderen Sehne (Subscapularissehne) können mit einer Schlinge behandelt werden. Grosse Rupturen müssen oft auf einem Kissen oder sogar einer Schiene immobilisiert werden. Die Dauer beträgt meistens 6 Wochen. Während dieser Zeit darf die Schulter im Rahmen der Vorgaben des Operateurs (individuell) bewegt werden. Da die Sehnen sehr lange brauchen, bis sie vollständig eingewachsen sind (3-6 Monate), ist das Tragen von Gewichten frühestens nach 3 – 5 Monaten erlaubt.
Für die nachfolgende Physiotherapie, sowie den Bewegungsund Belastungsaufbau gelten folgende Regeln:
Phase I
bis zur 6. Woche: Stabilisation, Ruhe: Lagerung auf dem Kissen oder der Schiene, evt. nur Schlinge, aktive Skapulastabilisations- und Mobilisationsübungen, passive Elevation und Abduktion möglich.
Ziel: Erreichen einer passiven Beweglichkeit bis zur Horizontalen.
Phase II
ab der 7. postoperativen Woche: Elevation, sukzessive Kräftigung ohne Widerstand bis zur 9. Woche: aktive und passive freie Bewegungstherapie mit kurzem Hebelarm, d.h. gebeugtem Ellenbogen.
Ziel: Freie aktive und passive Beweglichkeit mit kurzem Hebelarm.
Phase III:
Widerstand ab 10.-12. Woche: Beginn mit sanften Widerstandsübungen, d.h. leichte Kräftigung.
Ziel: Sanfte Muskelkräftigung.
In den ersten 6 Wochen ist 1-2x pro Woche Physiotherapie angezeigt, zwischen der 6. und der 12. Woche 2-3x pro Woche und anschliessend wieder 1-2x pro Woche.
Die Arbeitsaufnahme erfolgt bei sitzender Tätigkeit ohne körperliche Anstrengung in der Regel nach 4 – 8 Wochen. Bei schwerer Arbeit dauert es bis zur vollständigen Arbeitsaufnahme in der Regel 4 – 6 Monate.
Komplikationen nach Sehnennaht
Unvollständiges Einwachsen der Sehnen
Viele wissenschaftliche Studien haben gezeigt, dass bei Naht von Sehnen diese in 15-40% der Fälle nur teilweise einwachsen. Meistens ist das Loch aber deutlich kleiner als vor der Operation. Interessanterweise sind die Schmerzen, die vor der Operation vorhanden waren, trotzdem deutlich kleiner.
Gründe für diese unvollständige Heilung sind:
- Rauchen (sehr wichtiger Faktor)
- weicher Knochen mit ungenügendem Halt für Fadenanker
- zu rasche Belastung der Schulter nach der Operation
- brüchiges Sehnenmaterial
- sehr grosse Sehnenruptur und deutliche Retraktion der Sehnen
Postoperative frozen shoulder
Nach der Operation kann es vorübergehend zu einer sogenannten frozen shoulder ("Schultersteife") kommen. Es handelt sich um eine Reaktion der Kapsel mit entzündlicher Verdickung. Die Symptome beginnen oft 3-5 Wochen nach der Operation mit vermehrten, v.a. nächtlichen Schmerzen und Abnahme der passiven Beweglichkeit. Die Ursachen sind meistens nicht eruierbar. Wir persönlich haben die Erfahrung gemacht, dass folgende Faktoren eine Rolle spielen können: Stress, zu starkes Forcieren in der Physiotherapie mit Schmerzprovokation, zu rasches Absetzen der Schmerzmedikamente nach der Operation.
Die Symptome lassen meistens nach 4-8 Wochen nach, die Prognose ist im Allgemeinen gut. Es gibt sogar Studien, die zeigen, dass die Einwachsrate der genähten Sehnen im Falle einer postoperativen frozen shoulder grösser ist.
Die Behandlung besteht aus einer milden Weichteilbehandlung in der Physiotherapie mit gut angepassten Schmerzmedikamenten und hochdosiertem Vitamin C (1000mg/Tag), das wir schon vor der Operation als Prophylaxe geben.
Schädigung von Nerven
Nervenschäden entstehen meistens durch Zug oder Druck an den Nerven. Eine Durchtrennung ist sehr selten.
Der Druck auf einen Nerv kann auch nach der Operation durch eine Schiene entstehen. Meistens erholt sich die Nervenfunktion wieder, dies kann unter Umständen sehr lange dauern.
Infektionen
Infektionen verlaufen heute oft schleichend, man spricht von sogenannten "low grade" Infekten. Diese Infekte machen oft als
einziges Symptom Schmerzen, ohne grosse Veränderung der Entzündungswerte im Blut. Es handelt sich meistens um Hautbakterien, die sich v.a. auf
Fadenmaterial oder Anker niederlassen und oft einen Schutzfilm bilden, der sie resistent gegen die meisten Antibiotika macht. Die Diagnose ist oft schwierig,
in gewissen Fällen führen wir eine Punktion der Schulter oder eine Arthroskopie mit Entnahme von Gewebeproben und Spülung durch. Bei nachgewiesener Infektion braucht es meistens eine Antibiotikakombinationstherapie für 8-12 Wochen.
Nicht mehr vollständig reparable Sehnenrupturen – Was tun?
Alte, meistens degenerative Sehnenrupturen können oft nicht mehr vollständig repariert werden, insbesondere bei erheblichem Rückzug (Retraktion) der Sehnen
und Umwandlung des Muskels in Bindegewebe (Verfettung der Muskulatur).
Es bestehen in diesen Fällen 4 verschiedene Therapiemöglichkeiten, die von Fall zu Fall individuell entschieden werden müssen:
- Teilreparatur der Rotatorenmanschette mit Gelenksreinigung
- Ersatzplastik der oberen Kapsel („ superior capsule reconstruction“; neues Verfahren)
- Muskelersatzplastik durch Verschieben einer gesunden Muskel-Sehneneinheit
- Die Umkehrprothese der Schulter
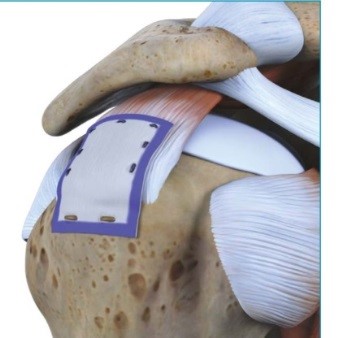
Teilreparatur der Rotatorenmanschette
Bei noch guter Beweglichkeit der Schulter und wenig Zeichen von Arthrose ist oft noch eine Teilreparatur der Sehnen möglich, evtl. Verstärkung des brüchigen Sehnenmaterials mit einem Patch (Verstärkung der Sehnenplatte mit einem biologischen oder künstlichen Transplantat). Meistens ist nach der Operation eine rasche Beweglichkeit möglich. Das Ausmass der Schmerzreduktion kann im Einzelfall nicht immer vorausgesagt werden.
Ersatzplastik der oberen Kapsel („superior capsule reconstruction“)
Ein neueres Verfahren (Dr. Mihata, Japan) benützt zur Deckung des nicht mehr rekonstruierbaren Defektes der Supraspintaussehne gereinigte Dermis (Haut). Bedingung ist, dass die Subscapularis- und Infraspinatussehne intakt oder noch gut rekonstruierbar sind. Langzeiterfah-rungen fehlen bisher.

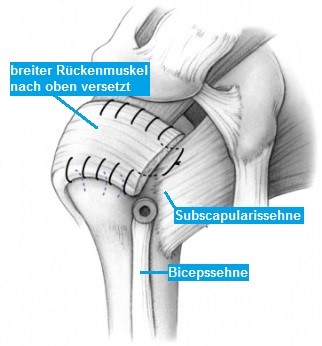
Die Muskelersatzplastik
Dabei wird eine gesunde Sehne bzw. ein Muskel als Ersatz nach oben gezogen, um den Defekt decken zu können.
Für eine nicht reparable vordere Sehne (Subscapularissehne) wird ein Teil des Brustmuskels (Pectoralis major) oder neuerdings der darunter liegende lange Rückenmuskel (M. latissumus dorsi) verwendet. Ist die obere Sehne (Supraspinatussehne) nicht mehr reparabel, so wird der lange Rückenmuskel verwendet (Muskulus latissimus dorsi Transfer). Diese Verfahren kommen jedoch nur selten zur Anwendung.
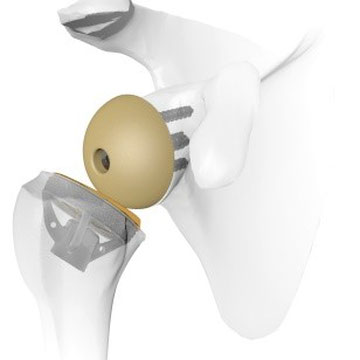
Umkehrprothese = inverse Schulterprothese
Bei Patienten mit nicht mehr reparablen Sehnenrupturen mit evt. gleichzeitiger Zerstörung des Gelenkknorpels (Arthrose) muss oft eine sogenannte Umkehrprothese der Schulter implantiert werden. Diese Umkehrprothese, auch inverse Schulterprothese genannt, benützt den äusseren Muskel (M.
deltoideus), der noch intakt ist, als Motor. Dies wird erreicht, indem der Kopf und die Pfanne umgekehrt werden. Durch den nach unten verschobenen
Drehpunkt des Gelenkes entsteht ein längerer Hebelarm und der äussere Muskel ist in der Regel stark genug, um das Schultergelenk zu bewegen.


Kurze schaftfreie, knochensparende, zementfreie inverse Schulterprothese mit gutem Einwachsen auf Grund der Titanoberfläche. Die Kugel ist aus Polyaethylen und ist im Röntgenbild nicht mehr sichtbar.

Nachbehandlung nach inverser Schulterprothese
Die Operationsdauer für eine inverse Schulterprothese beträgt bei geübten Händen 60-90 Minuten. Der Blutverlust ist meistens
gering, ausser bei stark entzündlichen Befunden oder bei gleichzeitiger Einnahme eines blutverdünnenden Medikamentes. Die Operation ist auch sehr betagten Patienten zumutbar. Der Spitalaufenthalt dauert zwischen 3-6 Tagen (in Abhängigkeit des
Allgemeinzustandes des Patienten). Nach der Operation trägt der Patient nur eine Schlinge und darf den Arm schon am ersten Tag nach der Operation bewegen. Die Nachbehandlung ist also deutlich einfacher, als bei einer Sehnennaht! Ein Kissen oder eine Schiene sind nach der Operation nicht notwendig.
Komplikationen nach inverser Schulterprothese
Infektionen
Wie bei allen Kunstgelenken kann eine Infektion auftreten. Die 2 häufigsten Erreger sind Bakterien, die natürlicherweise auf der Haut vorkommen.
Die Häufigkeit von Infektionen ist 1-4%. Man unterscheidet 2 Arten von Infektionen in Abhängigkeit des zeitlichen Auftretens nach der Operation:
- Frühinfekt: In den ersten 3-4 Wochen nach Operation
- Spätinfekt: Später als 3-4 Wochen nach Operation
Behandlung
Frühinfekt: Das Gelenk muss gespült und gereinigt werden, mit anschliessender Antibiotikatherapie für ca. 10-12 Wochen.
Spätinfekt: Meistens muss das Gelenk entfernt werden und während 2-6 Wochen ein Platzhalter eingesetzt werden. Anschliessend erfolgt die erneute Implantation eines Kunstgelenkes und eine langdauernde Antibiotikatherapie (12 Wochen).
Verletzungen/Zerrungen von Nerven
Während der Operation kann es zu Zerrungen von Nerven kommen, was unter Umständen zu einer Schwäche von Muskeln und/oder Gefühlsstörungen an der Hand oder an der Schulter kommen kann. Diese Symptome erholen sich meistens zwischen 1 und 12 Wochen.
Luxation (=Auskugeln)
In der Frühphase nach der Operation kann es zu einem Auskugeln des Gelenkes kommen, dies ist selten. Die Behandlung ist oft mit einer Ruhigstellung möglich. Dadurch kann sich wieder eine Bindegewebshülle bilden. Genügt dies nicht, muss ev. eine operative Revision gemacht werden, durch Erhöhung der Zwischenstücke der Prothese.
Wie lange hält eine inverse Schulterprothese?
Nach neuesten grossen Studien sind nach 10 Jahren ca. 85% der Prothesen stabil.